Rifampicin adalah antibiotik milik kelas rifamycins. Ini adalah senyawa semi-sintetis yang berasal dari rifamycin B, diproduksi oleh Nocardia mediterranei .

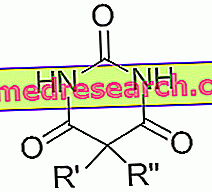
Rifampicin - Struktur Kimia
Rifampicin memiliki aksi bakterisida (yaitu mampu membunuh bakteri) dan dipasarkan dalam bentuk formulasi farmasi yang cocok untuk pemberian oral dan parenteral.
indikasi
Untuk apa yang digunakannya
Monoterapi rifampisin digunakan untuk profilaksis infeksi yang disebabkan oleh Neisseria meningitidis dan Haemophilus influenzae .
Sebagai gantinya, dalam hubungannya dengan antibiotik lain, rifampisin digunakan dalam pengobatan:
- TBC;
- kusta;
- endokarditis;
- osteomyelitis;
- Legionellosis parah;
- Brucellosis akut;
- Infeksi saluran kemih yang rumit.
peringatan
Pasien dewasa, sebelum memulai pengobatan dengan rifampisin, harus menjalani penghitungan sel darah dan kontrol untuk menentukan kadar bilirubin, enzim hati, dan kreatinin dalam darah.
Rifampicin memiliki kapasitas yang menginduksi enzim dan, oleh karena itu, dapat menyebabkan peningkatan metabolisme banyak substrat endogen, termasuk vitamin D dan hormon yang diproduksi oleh kelenjar tiroid dan adrenal.
Rifampisin dapat menyebabkan memburuknya porfiria pada pasien yang terkena.
Rifampicin dapat memberi warna merah pada urin, keringat, air mata, dan dahak. Selain itu, lensa kontak lunak yang dikenakan oleh pasien yang menggunakan terapi rifampisin dilaporkan memiliki warna merah permanen.
Perhatian yang besar harus digunakan ketika memberikan rifampisin pada awal masa bayi dan pada pasien usia lanjut dengan status gizi buruk, terutama ketika antibiotik digunakan dalam kombinasi dengan isoniazid untuk pengobatan TB.
Pemberian rifampisin pada pasien dengan gangguan fungsi ginjal hanya boleh dilakukan jika benar-benar diperlukan dan di bawah pengawasan medis yang ketat. Fungsi hati pasien ini harus terus dipantau. Jika gejala kemungkinan toksisitas hati muncul, pengobatan dengan rifampisin harus dihentikan.
Rifampisin dapat menurunkan efektivitas kontrasepsi oral, oleh karena itu, disarankan untuk menggunakan metode kontrasepsi non-hormonal selama terapi antibiotik.
interaksi
Rifampicin adalah penginduksi enzim sitokrom P450 hati, oleh karena itu, dapat meningkatkan eliminasi dan, akibatnya, mengurangi kemanjuran obat yang dimetabolisme oleh sitokrom P450 yang sama. Di antara obat-obatan ini, kita ingat:
- Antikonvulsan ;
- Antiaritmia ;
- Beberapa obat antikanker ;
- Antipsikotik ;
- Antidepresan trisiklik ;
- Antikoagulan oral ;
- Barbiturat dan benzodiazepin ;
- Chloramphenicol (antibiotik);
- Fluoroquinolon (obat antibakteri);
- Kontrasepsi oral ;
- Kortikosteroid ;
- Analgesik opioid ;
- Antiemetik (antivomit);
- Levothyroxine ;
- Teofilin .
Pemberian rifampisin dan saquinavir dan ritonavir secara bersamaan (obat antivirus yang digunakan dalam pengobatan AIDS) dapat meningkatkan risiko toksisitas hati. Karena itu, asosiasi ini harus dihindari.
Risiko hepatotoksisitas juga meningkat dengan pemberian bersamaan rifampisin dan halotan (anestesi umum) atau isoniazid (digunakan untuk mengobati malaria). Oleh karena itu, penggunaan rifampisin dan halotan secara bersamaan harus dihindari, sementara pasien yang menggunakan rifampisin dan terapi isoniazid harus dipantau dengan cermat.
Pemberian atovaquone bersamaan (obat yang digunakan dalam pengobatan malaria) dan rifampisin menyebabkan penurunan konsentrasi plasma atovaquone dan peningkatan konsentrasi plasma rifampisin.
Penggunaan ketokonazol (antijamur) dan rifampisin secara bersamaan menyebabkan penurunan konsentrasi darah kedua obat tersebut.
Rifampicin menyebabkan peningkatan konsentrasi plasma dari metabolit aktif enalapril (penghambat ACE) ketika diberikan bersama. Karena itu, dosis enalapril yang diberikan mungkin perlu disesuaikan.
Obat antasid dapat mengurangi penyerapan rifampisin.
Bagaimanapun, selalu baik untuk memberi tahu dokter Anda jika Anda menggunakan - atau jika baru-baru ini - obat-obatan dalam bentuk apa pun, termasuk obat-obatan tanpa resep dan produk herbal dan / atau homeopati.
Efek samping
Rifampisin dapat menyebabkan berbagai efek samping, walaupun tidak semua pasien mengalaminya. Ini karena setiap orang memiliki kepekaannya sendiri terhadap obat tersebut. Oleh karena itu, dikatakan bahwa efek yang tidak diinginkan tidak semuanya terjadi dengan intensitas yang sama pada setiap pasien.
Efek samping utama yang mungkin terjadi selama terapi rifampisin tercantum di bawah ini.
Gangguan hepatobilier
Pengobatan dengan rifampisin dapat menginduksi hepatotoksisitas dan menyebabkan timbulnya hepatitis.
Gangguan pencernaan
Terapi rifampisin dapat menyebabkan:
- Mual dan muntah;
- diare;
- Ketidaknyamanan perut;
- Kolitis pseudomembran.
Gangguan kulit dan jaringan subkutan
Selama perawatan dengan reaksi kulit rifampisin seperti kemerahan, gatal dan ruam minor dapat terjadi.
Lebih jarang, reaksi yang lebih parah dapat terjadi, seperti reaksi pemfigoid, eritema multiforme, sindrom Stevens-Johnson dan nekrolisis epidermal toksik.
Gangguan darah dan sistem limfatik
Selama terapi rifampisin, kasus-kasus:
- Plateletopenia (yaitu penurunan jumlah trombosit dalam aliran darah) disertai dengan warna ungu atau tidak;
- Leukopenia, yaitu penurunan kadar leukosit dalam darah;
- Eosinofilia, yaitu peningkatan jumlah eosinofil dalam aliran darah;
- Anemia hemolitik akut.
Lebih lanjut - walaupun jarang - kasus agranulositosis telah dilaporkan, itu adalah penurunan parah dalam jumlah granulosit dalam aliran darah.
Gangguan ginjal dan saluran kemih
Pengobatan dengan rifampisin dapat menyebabkan insufisiensi adrenal pada pasien dengan gangguan fungsi adrenal sebelumnya dan gagal ginjal akut yang disebabkan oleh nefritis interstitial akut atau nekrosis tubular akut.
Efek samping lainnya
Efek samping lain yang mungkin terjadi selama perawatan dengan rifampisin adalah:
- edema;
- Kelemahan otot;
- miopati;
- demam;
- menggigil;
- Sakit kepala;
- pusing;
- Nyeri tulang;
- dyspnea;
- mengi;
- Menurunkan tekanan darah dan syok;
- Anafilaksis.
overdosis
Gejala yang dapat terjadi jika overdosis rifampisin dipakai adalah:
- Mual dan muntah, bahkan parah;
- Nyeri perut;
- sakit kepala;
- gatal;
- kelesuan;
- Peningkatan sementara kadar bilirubin dan enzim hati dalam darah;
- Warna coklat kemerahan pada kulit, urin, feses, keringat dan sobekan, yang intensitasnya bervariasi sesuai dengan jumlah obat yang diminum;
- Edema wajah dan periorbital;
- hipotensi;
- Aritmia ventrikel;
- Sinus takikardia;
- Penangkapan jantung;
- kejang;
- Hilangnya kesadaran.
Pengobatan untuk overdosis rifampisin harus mendukung dan gejala harus diobati ketika timbul.
Bilas lambung dan pemberian arang aktif mungkin berguna untuk menghilangkan kelebihan antibiotik dari saluran pencernaan.
Pada beberapa pasien, hemodialisis mungkin juga bermanfaat.
Mekanisme aksi
Rifampicin memberikan aksi antibakteri dengan mencegah transkripsi DNA. Lebih tepatnya, rifampisin menghambat DNA RNA-polimerase yang tergantung pada bakteri. Enzim ini mampu mentranskripsi informasi genetik yang terkandung dalam DNA ke dalam molekul RNA komplementer.
Dengan mencegah sel bakteri mengakses informasi genetiknya, berbagai aktivitas seluler berhenti dan pada akhirnya menyebabkan kematian sel itu sendiri.
Mode Penggunaan - Posologi
Rifampicin tersedia untuk pemberian intravena sebagai bubuk dan pelarut untuk infus dan untuk pemberian oral dalam bentuk kapsul, tablet dan sirup.
Selama terapi dengan rifampisin perlu untuk mengikuti instruksi yang diberikan oleh dokter, baik dalam hal jumlah obat yang akan diambil dan durasi pengobatan.
Pemberian oral
Untuk meningkatkan penyerapan rifampisin, disarankan untuk minum obat dengan perut kosong dan jauh dari makanan.
Untuk pengobatan TB pada pasien dewasa dengan berat badan lebih dari 50 kg, dosis rifampisin yang biasa diberikan adalah 600 mg per hari. Untuk pasien dengan berat badan kurang dari 50 kg, dosis obat yang biasa digunakan adalah 450 mg per hari.
Selama pengobatan TBC, rifampisin selalu diberikan dalam kombinasi dengan antibiotik lain.
Untuk pengobatan infeksi lain, dosis biasa rifampisin adalah 900-1200 mg sehari, yang harus diambil dalam dua dosis terbagi.
Pada anak-anak, dosis rifampisin yang direkomendasikan adalah 10-20 mg / kg berat badan, untuk dikonsumsi dalam dua dosis terbagi. Anak-anak tidak boleh diberikan dosis harian lebih dari 600 mg obat.
Administrasi intravena
Pemberian rifampisin intravena diindikasikan ketika kondisi pasien tidak memungkinkan pemberian oral.
Untuk pengobatan TB dan pengobatan jenis infeksi lainnya, dosis rifampisin yang biasanya diberikan kepada orang dewasa dengan infus intravena adalah 600 mg obat.
Kehamilan dan laktasi
Rifampicin mampu melintasi plasenta, tetapi efeknya pada janin tidak diketahui. Studi yang dilakukan pada tikus, telah menunjukkan bahwa rifampisin dosis tinggi dapat menyebabkan efek teratogenik. Lebih lanjut, jika diberikan selama minggu-minggu terakhir kehamilan, rifampisin dapat mendorong timbulnya perdarahan pascakelahiran pada bayi baru lahir dan pada ibu yang membutuhkan perawatan yang memadai dengan vitamin K.
Mengingat fakta-fakta ini, rifampisin harus digunakan oleh wanita hamil hanya jika potensi manfaat yang diharapkan untuk ibu lebih besar daripada risiko potensial untuk janin dan hanya di bawah pengawasan medis yang ketat. Hal yang sama berlaku untuk penggunaan antibiotik oleh ibu yang menyusui.
kontraindikasi
Penggunaan rifampisin dikontraindikasikan dalam kasus-kasus berikut:
- Pada pasien dengan hipersensitivitas yang dikenal dengan rifampisin;
- Pada pasien yang menderita penyakit kuning;
- Pada pasien sudah menggunakan terapi saquinavir dan ritonavir.